Spis treści
Atopowe zapalenie skóry to zapalna choroba, która występuje na skórze gładkiej oraz owłosionej. Cechuje je przewlekły i nawrotowy przebieg o typowym obrazie klinicznym z tendencją do samoistnego wygasania. Schorzeniu towarzyszy świąd, typowa lokalizacja oraz dodatni wywiad rodzinny w kierunku atopii, pod której nazwą kryją się rozmaite choroby pod względem klinicznym. Atopię obserwuje się zazwyczaj u dzieci 10 – 15 %, rzadziej u dorosłych 1 – 3% dorosłych.
Atopowe zapalenie skóry charakteryzuje się zmianami wypryskowymi z towarzyszącym, silnym świądem i lichenizacją
Przyczyny atopowego zapalenia skóry głowy
Choroba rozpoczyna się zazwyczaj w dzieciństwie, okresie niemowlęctwa, może jednak ujawnić się w każdym wieku. Jedynie około 2% przypadków pojawia się po 20 roku życia.
Etiopatogeneza schorzenia jest wieloaspektowa. Uwzględnia się:
Genetyka
potwierdza to dodatni wywiad rodzinny oraz 70% przypadków występowania choroby u bliźniąt jednojajowych
Rozregulowania immunologiczne
istotą jest nadmierna aktywność komórek Langerhansa, które wiążą IgE na swojej powierzchni poprzez swoisty receptor
Zjawiska nieimmunologiczne związane z cytokinami
toksyny gronkowca, innych bakterii i wirusów, które mogą odgrywać rolę superantygenów – białka produkowane przez różne mikroorganizmy, które biorą udział w powstawaniu wielu chorób jak zatrucie pokarmowe, łuszczyca czy wstrząs septyczny). Superantygeny łączą się bezpośrednio z głównym układem zgodności tkankowej MHC klasy II na zewnątrz miejsca przyłączania antygenu, co powoduje aktywację znacznej ilości limfocytów T, w przeciwieństwie do klasycznych antygenów.
Nieprawidłowy skład bariery naskórkowej
mutacje filagryny, zmniejszenie ilości ceramidów, kolonizacja Staphylococcus aureus
Czynniki środowiskowe
alergeny wziewne (kurz, pyłki roślin, roztocza, alergeny grzybicze, bakteryjne, grzybicze
pokarmowe (owoce, mleko, jaja kurze, ryby)
niektóre drożdżaki
bakterie
czynniki drażniące – wełna (dlatego chorzy źle znoszą lanolinę) i detergenty
Zaburzenia psychosomatyczne
udział neuropeptydów wskazuje na związek pomiędzy układem nerwowym skóry, a procesem zapalnym w atopii, co tłumaczy rolę stresów w powstawaniu zmian, mechanizm świądu i wzmożony dermofrafizm.
Objawy atopowego zapalenia skóry głowy
Obraz kliniczny zależy od wieku pacjenta i obejmuje postać niemowlęcą, dziecięcą oraz dorosłych. Zmiany mają charakter wypryskowy z tendencja do lichenizacji. Charakterysteyczna lokalizacja to zgięcia łokciowe i kolanowe, twarz i szyja. W przypadku nasilonego świądu i i w przypadku rozległych zmian mogą występować powiększone węzły chłonne.
Obejmuje:
- Swędzenie, które może nasilać się w nocy
- Małe, wypukłe guzki z których może wyciekać płyn
- Nadwrażliwość, obrzęk skóry
Atopowe zapalenie skóry najczęściej rozpoczyna się przed osiągnięciem wieku 5 lat i może utrzymywać się przez okres dojrzewania i dorosłego życia. U niektórych osób często zdarza się, że objawy zupełnie się wyciszają na długi czas a nawet kilka lat.
Większość osób z atopowym zapaleniem skóry jest nosicielami bakterii Staphylococcus aureus na skórze. Bakterie gronkowca mnożą się szybko, gdy bariera skóry jest uszkodzona i płyn jest obecny na skórze. Może to z kolei nasilać objawy, w szczególności u małych dzieci.
Dokładna przyczyna atopowego zapalenia skóry nie jest znana. Czynniki wpływające na możliwość wystąpienia schorzenia: występowanie w rodzinie egzemy, alergii, kataru siennego lub astmy; u pracowników służby zdrowia, mających kontakt ze skórą pacjentów. Czynniki zwiększające prawdopodobieństwo wystąpienia problemu u dzieci: zamieszkanie w obszarach miejskich; uczestnictwo w opiece nad innymi dziećmi, zaburzenia nadaktywności (ADHD).
Jest to zaburzenie prawidłowych czynności skóry. Zdrowa skóra pomaga utrzymać wilgoć i chroni ją przed bakteriami i alergenami. Nadwrażliwość skóry przy atopowym zapaleniu skóry spowodowana jest:
- Podrażnieniem, co zmniejsza zdolności skóry jako bariery ochronnej
- Odmianą genu, który wpływa na funkcje ochronne skóry (uwarunkowania genetyczne)
- Zaburzeniami układu odpornościowego
- Bakterie, takie jak Staphylococcus aureus na skórze, która tworzy blokującą błonę
- Warunki środowiskowe
Czynniki, które mogą pogorszyć atopowe zapalenie skóry: suchość skóry wynikająca z długich, gorących kąpieli i pryszniców; drapanie, co powoduje dalsze uszkodzenia skóry; bakterie i wirusy; stres; pot; zmiany temperatury i wilgotności; środki czyszczące, mydła i detergenty; wełna w odzieży, kocach i dywanach; dym tytoniowy i zanieczyszczenia powietrza; spożywanie w nadmiernej ilości jaj, mleka, orzeszków ziemnych, soi, pszenicy.
Powikłania atopowego zapalenia skóry obejmują: astma i katar sienny, przewlekle swędząca i łuszcząca się skóra, infekcje skóry, problemy ze wzrokiem, problemy ze snem.
Badania nie są niezbędne do identyfikacji atopowego zapalenie skóry. Specjalista może postawić diagnozę, analizując skórę i przeglądając historię choroby.
Atopowe zapalenie skóry może być trwałe. Należy próbować różnych zabiegów przez miesiące lub lata, aby je kontrolować. I nawet jeśli reakcja na leczenie jest bardzo dobra, objawy mogą powrócić. Ważne jest, wczesne rozpoznanie i rozpoczęcie leczenie.
Przebieg choroby i objawy dla każdej grupy wiekowej
Okres niemowlęcy
- zmiany o charakterze wyprysku, głównie na twarzy (policzkach) oraz owłosionej skórze głowy
- wysypka ma postać plam na podłożu rumieniowym, pojawiają się pęcherzyki, grudki pokryte strupami otarcia
- skóra jest sucha, łuszcząca się i swędząca
- świąd prowadzi do drapania i może dojść do infekcji na skórze
Okres dziecięcy
- wysypka, w zgięciach łokciowych i podkolanowych, na szyi i karku, na twarzy ( policzki i powieki) , zmiany mogą się pojawić też w okolicy nadgarstków, kostek i między pośladki
- zlewne zmiany rumieniowe z tendencją do lichenizacji (pogrubienie skóry, wygląda jak oglądana przez szkło powiększające), świąd w wyniku drażnienia
- zapalenie czerwieni wargowej na skutek oblizywania
Okres dojrzewania i osoby dorosłe
- sucha skóra i lichenizacja w okolicy zgięć łokciowych i podkolanowych, skóry twarzy (powieki, czoło, okolice ust), szyi i karku
- nawracające zapalenie skóry powiek z obrzękiem
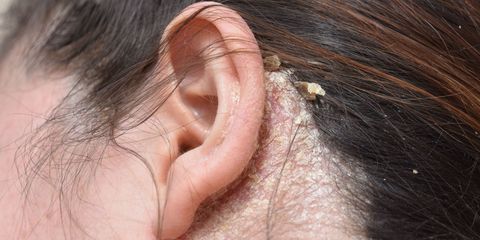
- stany zapalne, pęknięcia i strupy w miejscu połączenia płatka usznego z szyją
- suchość na skórze całego ciała i warg
U dorosłych
- na twarzy skóra jest sucha, na skutek skurczu naczyń w centralnej części blada, lichenizacja powoduje starczy wygląd skóry
- objaw szopa pracza – przebarwienia pozapalne w okół oczu
- objaw brudnej szyi- szarobrązowe siatkowanie na bocznych powierzchniach szyi
- objaw Dennie-Morgana- dodatkowy fałd powieki dolnej
- objaw Herthoga- przerzedzenie bocznych odcinków brwi
- objaw salutującego- poprzeczna zmarszczka u nasady nosa
Cechy skóry atopowej
Poza powyższymi zjawiskami podstawowe znaczenie dla powstawania atopowego zapalenia skóry mają pewne cechy skóry:
- skłonność do rogowacenia mieszkowego
- suchość
- skłonność do skurczy drobnych naczyń (biały dermografizm – linijne zblednięcie miejsca potarcia)
- wzmożona wrażliwość skóry na różnorodne bodźce i obniżenie progu świądowego.
Różnicowanie
Prawidłowe rozpoznanie musi opierać się na ocenie cech klinicznych i wynikach badań pomocniczych. Pomocne będzie wykonanie skórnych testów płatkowych oraz oznaczenie eozynofilów w surowicy.
W rozpoznaniu różnicowym uwzględnia się:
- łojotokowe zapalenie skóry głowy
- łuszczycę
- alergiczne kontaktowe zaoalenie skóry
- świerzb
Leczenie atopowego zapalenia skóry głowy

Leki i preparaty
- Jeżeli regularne nawilżające i innych samodzielne czynności nie pomogą, specjalista może zaproponować następujące zabiegi i leczenie:
- W naszej klinice leczymy atopowe zapalenie skóry objawowo. Dzięki indywidualnemu podejściu, dobieramy drogę najbardziej wskazaną dla danego przypadku. Nasze leczenie wyróżnia się tym od innych, że przykładamy ogromną wagę do oczyszczani i złuszczania zmienionych chorobowo miejsc, co szybko łagodzi dyskomfort i pozytywnie wpływa na psychikę Pacjenta. Kuracja w naszej klinice polega na oszacowaniu poziomu zaawansowania zapalenia a następnie przygotowaniu odpowiednich preparatów, które eliminują objawy zazwyczaj w ciągu kilku tygodni.
- Kremy, które kontrolują swędzenie i stan zapalny, które pomagają załagodzić skórę. Leki z grupy inhibitorów kalcyneuryny – wpływające na układ odpornościowy. Stosowane na skórę, pomagają utrzymać skórę normalną, kontrolować swędzenie i zmniejszyć objawy atopowego zapalenia skóry. Ze względu na możliwe skutki uboczne tych leków, wydawane są wyłącznie na receptę i stosowane wyłącznie wtedy, gdy inne metody leczenia zawiodły lub jeśli ktoś nie toleruje innych zabiegów. Są one dopuszczone u dzieci w wieku od 2 lat i dla dorosłych.
- Leki do zwalczania infekcji. W przypadkach zakażeń skóry lub otwartych ran czy popękanej skóry, możliwe, że występuje konieczność wprowadzenia antybiotyków. Lekarz może zalecić przyjmowanie antybiotyku doustnego na krótki czas do leczenia infekcji. Może też zaproponować dłuższą kurację, aby zmniejszyć ilość bakterii na skórze oraz zapobiec innej infekcji.
- Doustne leki anty-świądowe. Jeśli swędzenie jest bardzo intensywne, doustne leki przeciwhistaminowe mogą pomóc i umożliwić normalny sen.
- W bardziej poważnych przypadkach, lekarz może przepisać doustne lub wstrzykiwane kortykosteroidy. Leki te są skuteczne, lecz nie mogą być stosowane zbyt długo ze względu na potencjalne, poważnych skutki uboczne.
Terapie
- Mokre opatrunki. Skuteczne, intensywne leczenie ciężkiego atopowego zapalenia skóry polega na owijaniu chorych obszarów mokrym bandażem z dodatkiem kortykosteroidów. Najczęściej zabieg wykonywany jest w szpitalu, ponieważ jest to pracochłonne i wymaga wiedzy pielęgniarskiej.
- Terapia światłem. Najprostszą formą terapii światłem (fototerapia) obejmuje wystawianie skóry na kontrolowane ilości naturalnego światła słonecznego. Inne formy to używanie sztucznego ultrafioletowego (UVA) A i UVB światła.
- Choć skuteczne, długoterminowe terapie światłem mają szkodliwe skutki, w tym przedwczesne starzenie się skóry i zwiększone ryzyko zachorowania na raka skóry. Z tych względów nie są wykorzystywane u niemowląt i małych dzieci.
- Leczenie nadmiernego stresu. Konsultacje psychologiczne mogą pomóc dzieciom, młodzieży i dorosłym, którzy są bardzo zakłopotani ze względu na stan ich skóry.
- Relaks – pomaga zmniejszać odruch drapania.
- Leczenie wyprysku niemowlęcego obejmuje:
- Identyfikacja i unikanie podrażnień skóry
- Unikanie ekstremalnych temperatur
- Smarowanie skóry dziecka olejkami do kąpieli, balsamami, kremami lub maściami
- Twoje dziecko może potrzebować leków na receptę, aby kontrolować wysypkę lub do leczenia infekcji. Lekarz może zalecić lek przeciwhistaminowy, pomagający zmniejszyć swędzenie i powodować senność, działania bardzo pomocne w nocnym swędzeniu i dyskomforcie.
- Styl życia i nawyki łagodzące objawy schorzenia
- Przy alergii jamy ustnej lub anty-świądowo przyjmować można histaminowe leki bez recepty na alergię np Zyrtec.
- Kąpiel w środkach łagodzących.
- Stosowanie kremów anty-świądowych lub balsamów z hydrokortyzonem o stężeniu poniżej 1% – dostępnych bez recepty. Stosuje się go do obszaru dotkniętego chorobowo. Gdy reakcja ulega poprawie, można korzystać z tego typu kremu rzadziej, aby zapobiec przyzwyczajeniu się skóry do preparatu.
- Nawilżanie skóry co najmniej dwa razy dziennie. Stosuj balsam kiedy skóra jest jeszcze wilgotna. Zwróć szczególną uwagę na nogi, ramiona i plecy. Jeśli skóra jest już sucha, należy rozważyć użycie olejów lub kremów.
- Unikać drapania. Przykryj obszar swędzenia, jeśli nie możesz powstrzymać się od podrapania. Skróć paznokcie i noś rękawice w nocy.
- Zastosuj chłodne, mokre okłady. Działają anty-świądowo i chronią skórę przed drapaniem.
- Ciepła kąpiel z dodatkiem sody oczyszczonej lub niegotowanymi płatkami owsianymi. Moczyć przez 10 do 15 minut, a następnie osuszyć i zastosować leczniczych płyny, nawilżające lub balsamy.
- Wybieraj mydełka bez barwników i perfum. Pamiętaj, aby spłukać mydło z ciała całkowicie.
- Używaj nawilżacza. Gorące, suche powietrze w pomieszczeniach może podrażniać wrażliwą skórę. Przenośny nawilżacz, zmniejsza suchość powietrza w wewnątrz domu. Utrzymuj nawilżacz w czystości, aby zapobiec rozwojowi bakterii i grzybów.
- Noś gładką, bawełnianą odzież. Zmniejszysz podrażnienia dzięki unikaniu odzieży, która jest szorstka, sztywna lub wykonana z wełny. Noś odpowiednią odzież w czasie upałów lub w trakcie wysiłku, aby zapobiec nadmiernemu poceniu się.
- Staraj się ograniczać stres i niepokój. Stres i inne zaburzenia emocjonalne mogą pogorszyć atopowe zapalenie skóry.
Pielęgnacja skóry atopowej- zmiany w obrębie skóry głowy
- Należy unikać wszystkich preparatów, które mogą pozostać na skórze, takie jak pianki, lakiery, żele.
- Nie należy stosować preparatów na bazie alkoholu
- Należy unikać zabiegów farbowania włosów
- Szampony powinny być pozbawione silnych substancji myjących i zapachowych;dobrze jest wybierać produkty ziołowe- ekologiczne oraz szampon do atopowego zapalenia skóry
- Włosy powinny schnąć naturalnie lub suszarką z chłodnym nawiewem
Znalezienie sposobu na atopowe zapalenie skóry głowy pomaga wielu osobom poczuć się lepiej. Problem ten może powodować niską samoocenę. Wiele osób czuje się nieatrakcyjnymi i zakłopotanymi. Trycholog zaoferuje rozwiązania, które pomogą Ci czuć się i wyglądać lepiej.
Jeśli chciałbyś poznać przyczyny Twojego atopowego zapalenia skóry głowy oraz jak sobie z nim poradzić poniżej możesz dokonać rezerwacji dofinansowanego badania trychologicznego u specjalisty od włosów w całej Polsce.
Rezerwacja finansowanej wizyty u Trychologa

